疥癬(かいせん)とは
疥癬は、ヒトヒゼンダニという目にみえない程の小さいダニが皮膚に寄生して起こる感染症です。ダニを顕微鏡で見つけると診断が出来ますが簡単ではなく、ありふれた湿疹と症状が似ているため、区別が難しいことがあります。
特徴的な症状
- 全身の皮膚に非常にかゆい赤いブツブツが発生
- ゆびの間、手首、わき、陰部などに症状が現れやすい
- かゆみが夜間に強くなることが多い

感染経路
感染者の皮膚への直接の接触でうつりますが、短時間では感染しません(通常の疥癬の場合)。
感染しやすい状況は、
- 長時間の手の接触(例:手をつなぐ)
- 介護者が素手で頻繁に触れる
- 保育園での雑魚寝や添い寝
- 同じ布団で一緒に寝る
一方、重症型の角化型疥癬は剥がれた皮膚片に多数のダニが含まれるため、 上記に加え、
- 飛び散った皮膚片がシーツや他の人の皮膚や衣類に付着し、間接的に感染
潜伏期間は1~2ヵ月と長いため、感染してもすぐに症状が出ないことが特徴です
ヒゼンダニのライフサイクル
ヒゼンダニのメスは、手や陰部などの角層(皮膚の最外層)に潜り込み、1日に2~3個の卵を1か月間ほど産みながら、角層を掘り続けます。
卵は3~4日でふ化し、幼虫はトンネルから出て皮膚表面を移動します。その後、再び角層に潜り、脱皮を繰り返しながら10~14日で成虫になります。オスと交尾した後のメスは再びトンネルを掘り、卵を産むサイクルを繰り返します。
ヒゼンダニは血を吸わず、トンネルの下にある皮膚の細胞を食べています。皮膚で生活を続け、繁殖することで疥癬が拡大します。
診断方法
- 疥癬を疑うことが診断の第一歩: 皮膚科医が患者の症状を丁寧に診察し、「何となく怪しい」と感じる。
- ダーモスコープ(拡大鏡)による観察:手のひらなどをダーモスコープで注意深く観察する。疥癬トンネル(ダニが皮膚内に掘った跡)が確認できるかを確認。
- 検体の採取:虫がいそうな場所をハサミなどで少量採取。
- 顕微鏡での確認:採取した検体を顕微鏡で観察し、ヒゼンダニや卵を確認することで診断を確定する。
ヒゼンダニの特徴
- 高温に弱い:50℃で10分の過熱で死滅。
- 低温に弱い:16℃以下で動けなくなる。床に落ちたダニが再度人に感染するリスクは少ない。
- 低湿度に弱い:室温21℃でも湿度40~80%なら24~36時間しか生きられない。
- 水洗いで除去可能。
- アルコール消毒は無効:ピレステロイド系殺虫剤は有効。
治療方法
イベルメクチンという飲み薬を使います。1回で効きますが、卵には効果がないので、卵が確実にかえる1週間後にもう1度投与を行います。イベルメクチンは体重15kg以下の乳幼児、妊婦・授乳婦、肝障害のある方は使用できません。
かゆみに対しては飲み薬のかゆみ止めを併用します。
ぬり薬はオイラックスを使用します。イベルメクチンが使えない場合はスミスリンローションを使います。
★同居家族は症状がなくても同時に治療を行う場合があるので、必ず診察に来て下さい。
日常のケア
- 接触を避ける:隔離は原則不要ですが、長時間、患者さんと密接に接触しないようにしましょう。接触後は手をよく洗うことが大切です。(介護者は処置後に必ず手洗いを)
- 入浴・寝具交換:治療翌日に入浴し、衣類・寝具を交換。その後は通常対応でOK。
- タオルや寝具の共有を避ける:タオル、布団、枕などの共有は感染の原因になるため避けてください。
- 生活制限は不要:入浴も問題なく行えます。登園や登校も可能です。ただし、病院や介護施設などの勤務者は感染対策のため、個別の相談が必要です。
- 洗濯・掃除の注意:洗濯や掃除は普段通りで問題ありません。ヒゼンダニは畳やじゅうたんで増えることはないため、特別な掃除は不要です。
- 角化型疥癬の場合の注意:角化型疥癬(重症タイプ)は通常の疥癬とは異なり、特別な対応が必要です。詳細はQ&Aや診察時にお聞きください。
Q&A
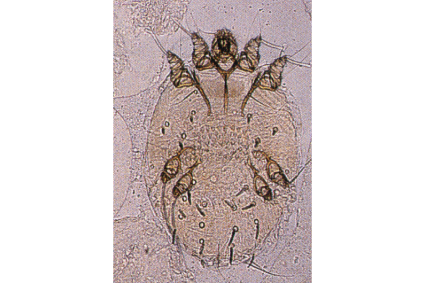
A:大きさ0.4mmで肉眼ではほぼ見えません。メス成虫は交尾後皮ふの表面に横穴を掘り(疥癬トンネル)、卵を産み付けます。卵は3、4日でかえり、幼虫はトンネルを出て皮ふをはい回るようになります。成虫の寿命は4、6週です。なおヒゼンダニは吸血することはありません。
ダニは高熱や乾燥に弱く、50℃で10分間さらされると死ぬことがわかっています。また、皮ふから離れると数時間で感染力はなくなると推定されています。
A:同居の家族や介護している人からうつることが多いですが、当直室や休憩施設の寝具、こたつなどを介してもうつることもあります。介護施設などで集団で発生することもあり問題になっています。
A:そんなことはありません。
A:ヒゼンダニのいそうな皮ふを取って顕微鏡で調べ、虫か卵がいることを確認します。最近はデルモスコープという拡大鏡を使うことで検出率が上がるようになっています。体にたくさん出ているブツブツの多くは虫や排泄物に対するアレルギー反応で生じていて、そこには虫がいないので、疥癬トンネルなど虫がいそうなところをねらう必要があります。
A:疥癬のアレルギー反応が残っていたり(特に陰のう部)、元々乾燥肌による湿疹がある場合など理由はいろいろですが、治療後にかゆみが残ることをしばしば認めます。多くの場合、注意しながらステロイド外用剤を使用するとかゆみが減ることが多いので、ご相談下さい。
A:疥癬以外にも通常の治療で治りにくい皮ふ病があるので、一度診察させて頂く必要があります。その際に現在使っている薬を持ってきて頂ければ大変参考になります。なお、疥癬の診断は難しい場合があり、一般的な治療を数回行ってはじめて気付くこともあります。ご理解頂ければ幸いです。
A:同じヒゼンダニによる疥癬ですが、角化型疥癬はダニの数が著しく多く、1人に100万匹以上寄生しています。そのため感染力が非常に強く個室管理などが必要です。高齢者や免疫が低下した人、誤ってステロイド外用剤を使っていた場合などに発症します。日常ケアの方法は通常の疥癬と異なりますので、個別に対応いたします。